Sjetimo se ukratko da je inzulin bitan hormon koji dopušta prolaz glukoze iz krvi u stanice, sprječavajući njezinu koncentraciju u krvi (glikemiju) u previsokom porastu.Ne trebaju sve stanice u tijelu inzulin za apsorpciju glukoze; međutim, hormon je neophodan za mišićno i masno tkivo, koje samo čini oko 60% tjelesne mase.
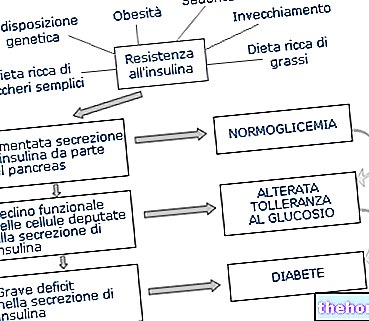
Kao odgovor na inzulinsku rezistenciju, tijelo uspostavlja kompenzacijski mehanizam koji se temelji na povećanom oslobađanju inzulina; u tim slučajevima govorimo o hiperinsulinemiji, tj. Visokim razinama hormona u krvi. Ako je u početnim fazama ova kompenzacija u stanju održavati glukozu u krvi na normalnoj razini (euglikemija), u naprednoj fazi stanice gušterače odgovorne za proizvodnju inzulina nisu u stanju prilagoditi njegovu sintezu; rezultat je povećanje glukoze u krvi nakon obroka.

Konačno, u punoj fazi, daljnje smanjenje koncentracije inzulina u plazmi - zbog progresivne iscrpljenosti beta -stanica gušterače - određuje početak hiperglikemije čak i u uvjetima gladovanja.
Stoga ne iznenađuje da je inzulinska rezistencija često predvorje dijabetesa.
Da bi se razumjeli biološki razlozi koji stoje iza ove negativne evolucije, potrebno je imati dovoljno znanja o regulatornim mehanizmima glikemije i o hormonima koji u njoj sudjeluju. Ukratko, inzulinska rezistencija određuje:
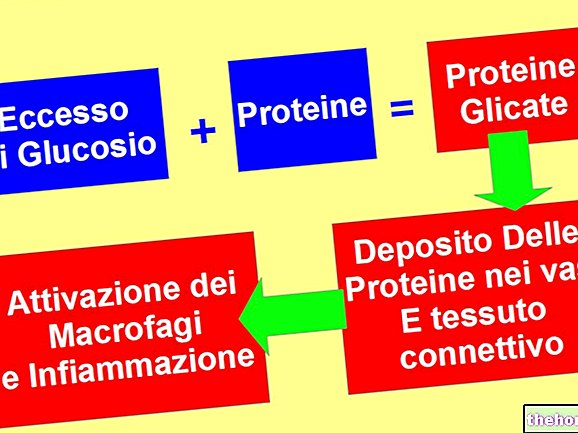
- povećanje hidrolize triglicerida u masnom tkivu, s povećanjem masnih kiselina u plazmi;
- smanjenje unosa glukoze u mišiće, s posljedičnim smanjenjem naslaga glikogena;
- veća sinteza glukoze u jetri kao odgovor na "povećanu koncentraciju masnih kiselina u krvi i nestanak procesa koji je inhibiraju; posljedično dolazi do povećanja razine glikemije natašte.
- vjeruje se da kompenzacijska hiperinsulinemija čini beta-stanicu nesposobnom za aktiviranje svih onih molekularnih mehanizama koji su joj potrebni za pravilno funkcioniranje i normalno preživljavanje.Smanjiva funkcionalnost stanica gušterače odgovornih za sintezu inzulina otvara vrata dijabetes melitusu tipa II.
Mišićno tkivo predstavlja glavno mjesto periferne inzulinske rezistencije; međutim, tijekom tjelesne aktivnosti ovo tkivo gubi ovisnost o inzulinu, a glukoza može ući u mišićne stanice čak i uz prisutnost posebno niske razine inzulina.
, kortizol i glukagon, sposobni antagonizirati djelovanje inzulina, do te mjere da se odredi inzulinska rezistencija kada je prisutna u višku (što se tipično događa u Cushingovom sindromu).
Načini na koji se ti hormoni suprotstavljaju inzulinu su najrazličitiji: na primjer, mogu djelovati na inzulinske receptore smanjenjem njihovog broja (to je slučaj GH) ili na transdukciju signala cijepljenog vezom inzulin-receptor ( potrebno za regulaciju staničnog odgovora). Posljednje biološko djelovanje sastoji se u preraspodjeli transportera glukoze GLUT4 * iz unutarstaničnog odjeljka u plazma membranu; sve to omogućuje povećanje opskrbe glukozom. Čak i egzogena opskrba tim hormonima (na primjer kortizon ili hormon rasta) može odrediti inzulinsku rezistenciju. Mogu postojati i genetski uzroci uzrokovani mutacijama inzulinskog receptora. U većini slučajeva, međutim, uzroci inzulinske rezistencije nisu jasno odredivi.
Osim neizbježne nasljedne komponente, u većini slučajeva rezistencija na inzulin utječe na osobe pogođene bolestima i stanjima poput hipertenzije, pretilosti (osobito androidne ili abdominalne), trudnoće, masne jetre, metaboličkog sindroma, uporabe anaboličkih steroida, ateroskleroze, sindrom policističnih jajnika, hiperandrogenizam i dislipidemija (visoke vrijednosti tiglicerida i LDL kolesterola povezane sa smanjenom količinom HDL kolesterola). Ova stanja, povezana s neizbježnom genetskom komponentom, također predstavljaju moguće uzroke / posljedice inzulinske rezistencije i važna su za njegovu dijagnozu.
.
Ponekad se koristi i klasična glikemijska krivulja, koja u prisutnosti inzulinske rezistencije predstavlja relativno normalan trend, samo da bi - nakon nekoliko sati - pokazala brzi pad glikemije (zbog hiperinsulinemije).
. Korisna su i pomagala koja mogu smanjiti ili usporiti crijevnu apsorpciju šećera (dodaci akarboze i vlakana poput glukomanana i psilija). Neki lijekovi koji se koriste u liječenju dijabetesa, poput metformina, također su se pokazali učinkovitima u liječenju " inzulinska rezistencija; međutim, vrlo je važno intervenirati prije svega u prehranu i razinu tjelesne aktivnosti, pribjegavajući terapiji lijekovima samo kada promjene načina života nisu dovoljne.* Stanice mišića i masnog tkiva "apsorbiraju" glukozu u krvi kroz membranu plazme. To je proces olakšane difuzije koju provodi obitelj transportera glukoze, djelomično prisutna konstitutivno na staničnoj površini (GLUT1), a djelomično translocirana na membranu kao odgovor na različite podražaje (GLUT4). Među tim podražajima, najmoćniji i poznatiji je inzulin.